Diener oder Herr?
Digitale Technik schafft völlig neue Möglichkeiten in der Medizin. Sie kann nützen oder schaden. Ob aber diese Technik den Menschen kontrollieren oder ihm helfen wird, scheint noch ungewiss. Der Trend ist aber nicht aufzuhalten.
MARTIN NOVAK
U. JUNGMEIER-SCHOLZ
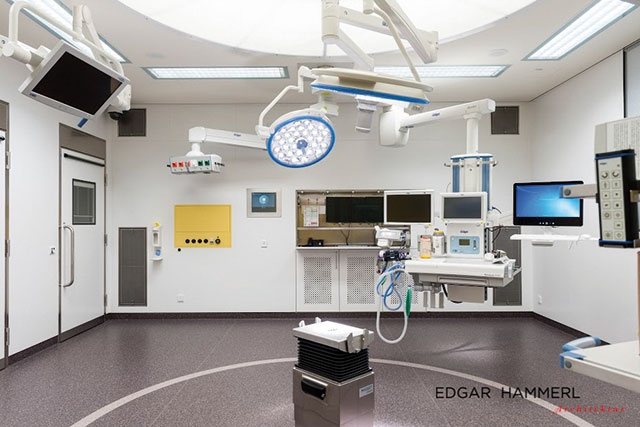
Das Krankenhaus der Elisabethinen in Graz hat kürzlich etwas erlebt, das dem LKH-Universitätsklinikum Graz noch bevorsteht: die Eröffnung eines neuen – und derzeit modernsten – OP-Zentrums Europas: „Das OP- und Simulationszentrum umfasst 900 m² Fläche. Herzstück sind die vier OP-Räume. Einer davon ist zusätzlich als Simulations- und Trainingseinheit ausgestattet: „In diesem High-Tech-OP können zusätzlich zum normalen Operationsbetrieb neue Techniken und Prozesse in einem OP mit Phantomen simuliert und das richtige Handeln modellhaft trainiert werden“, beschreibt die Medieninformation das neue Zentrum, dessen Errichtung knapp sechs Millionen Euro gekostet hat.
Für Gerhard Stark, den ärztlichen Direktor der Elisabethinen, bietet das neue OP-Zentrum die Möglichkeit, der zunehmenden „Komplexität und Spezialisierung“ in der Medizin gerecht zu werden: Durch die Integration der Simulation in das normale OP-Geschehen könne am Modell geübt werden, was dann am Menschen angewendet wird. Dabei, so Stark, gehe es aber nicht nur um technische Fertigkeiten, sondern auch um Teambuilding.
Eben vom emeritierten steirischen Diözesanbischof als „beispielhafte medizinische Innovation“ eingeweiht, wird das Zentrum wohl nicht lange das modernste Europas bleiben. Zu schnell entwickelt sich die Medizin weiter. Der US-amerikanische Chirurg und Qualitätsexperte Atul Gawande hat es in seinem 2009 erschienenen Buch „The Checklist Manifesto“ auf den Punkt gebracht: „Die Komplexität wächst so rasch, dass selbst der Computer nicht mithalten kann.“ Seine Behauptung unterlegt er mit Zahlen, die israelische Wissenschafter Jahre zuvor erhoben haben: Der durchschnittliche Patient im Intensivbereich erlebt 178 medizinische Aktionen pro Tag. Das sind 178 Risiken, 178 Möglichkeiten für mehr oder minder gravierende Fehler.
Dass, wie Gawande schreibt, der Umfang und die Komplexität dessen, was wir wissen, das individuelle Vermögen, dieses Wissen auch richtig, sicher und verlässlich wirksam werden zu lassen, übersteigt, gilt nicht nur für die Medizin, sondern auch für den Finanzbereich, die Wirtschaft und die Politik. Wissen, so der Arzt und Bestseller-Autor, „ist gleichermaßen Schutz und Bürde“.
Um diesem frustrierenden und demoralisierenden Teufelskreis zu entkommen, gibt es eine Reihe von Strategien: maximale Spezialisierung (die aber andererseits wiederum die Gefahr mit sich bringt, den ganzen Menschen nicht mehr zu sehen), immer mehr (technikgestütztes) Training (das aber wiederum Zeit, Geld und Humanressourcen verschlingt, drei Güter, die immer knapper werden) und generell technische Unterstützung (Stichwort e-Health), die aber gelegentlich ausfällt, nicht fehlerlos ist und grundsätzlich Skepsis hervorruft, weil sie eben auch Entmenschlichung bedeutet und Anlass für neue Ängste gibt, man denke nur an den Datenschutz.
(K)ein Wunder
2013 wurde der österreichische Film „Das Wunder von Kärnten“ („A Day for a Miracle“) mit einem Emmy Award ausgezeichnet. Die ORF-Koproduktion erzählt im Hollywood-Stil, wie ein Ärzteteam um den damals jungen Oberarzt Markus Thalmann in den späten 90er Jahren am Klinikum Klagenfurt das Leben eines Mädchens rettete, das rund eine halbe Stunde unter der Wasseroberfläche eines winterlichen Badeteichs gelegen war. Was der Film aber verschweigt, oder was nicht in Dramaturgie passt, berichtete Thalmann, der heute nicht mehr in Klagenfurt, sondern in der Herz- und gefäßchirurgischen Abteilung des Krankenhauses Hietzing arbeitet, Buchautor Gawande: Nachdem es in mehreren ähnlich gelagerten Fällen nicht gelungen war, die Opfer zu retten, habe man unter Einbindung aller Beteiligten – von den Rettungsteams bis zum Telefonisten am Krankenhaus – die Rettungskette standardisiert. Und seinem Team sei es dann auch gelungen, das „Wunder“ zumindest zweimal zu wiederholen, auch nachdem er – Thalmann – Klagenfurt verlassen hatte. Die Lebensrettung wird damit nicht weniger bedeutsam, es sind aber kein Wunder und kein Guru dafür nötig, sondern nur die richtige Analyse und der richtige Prozess – Training und Technik.
Die richtige technische Unterstützung kann also für Profis, die damit umgehen können, durchaus hilfreich sein, mehr noch, sie ist in einer komplexen Welt sogar nötig, um menschliche Unzulänglichkeiten auszugleichen. Es gibt allerdings auch andere Seiten.
Über die Infusionspumpe ins System
Das österreichische Unternehmen Hospira gilt als einer der weltweit renommiertesten Hersteller von Infusionspumpen. Zuletzt lag der Jahresumsatz bei mehr als vier Milliarden Euro. 2015 hatte das Unternehmen zwei einschneidende Ereignisse zu verkraften: Erstens wurde es (das beweist wohl seine Attraktivität) vollständig von Pfizer übernommen. Zweitens, und das war bei weitem weniger erfreulich, hackte der US-Sicherheitsforscher Billi Rios eine Hospira-Infusionspumpe und drang auf diesem Weg in das Krankenhausnetzwerk vor. Die US-Behörde FDA (Food and Drug Administration) warnte Spitäler vor der Verwendung der betroffenen Infusionspumpe. Das Unternehmen setzte sich zur Wehr und argumentierte, dass diese bereits seit 2013 nicht mehr ausgeliefert würde und Nachfolgeprodukte die kritisierten Schwachstellen nicht mehr aufwiesen. Aber Sicherheitsfachleute wie Scott Erven von Secmedic halten derartige Ereignisse nicht für Einzelfälle. Er ist der Meinung, dass der Gesundheitsbereich in Sachen Sicherheit zehn Jahre hinter anderen Branchen zurückliege. Der Computerwissenschafter Avi Rubin von der Johns Hopkins Universität drückt es noch drastischer aus: „Würde die Finanzwirtschaft Sicherheit so behandeln wie es der Gesundheitssektor tut, stopfte ich mein Geld in die Matratze.“
Aber deswegen die völlige Abkehr von der E-Health-Nutzung zu verlangen, wäre wohl einerseits nicht angebracht, weil sie einfach Nutzen stiftet, und sie wäre andererseits weltfremd, weil dahinter ein gewaltiger Markt steht. Dietmar Bayer, IT-Experte der Österreichischen Ärztekammer, spricht sich für mehr Bewusstsein bezüglich der Sensibilität medizinischer Daten aus, verlangt für den IT-Bereich gesetzliche Bestimmungen analog zum Medizinproduktegesetz und die Umsetzung der digitalen Agenda „mit einem eigenen Netz, abseits des öffentlichen Internets – als eigenes Gesundheitsnetz“. Dort wäre dann wohl auch jene Sicherheit herzustellen, die erforderlich ist – laut Scott Erven mit geringen oder gar keinen finanziellen Mitteln.
Die Frage ist allerdings, ob diese strikte Trennung überhaupt noch möglich ist – denn E-Health ist für die großen Player wie Google, Apple oder IBM längst „the next big thing“. Und dahinter steht eine riesige Zahl kleinerer Anbieter, die sich ebenfalls ein Stück vom Kuchen abschneiden wollen.
Ein Großer unter den Kleinen ist das Kärntner Elektronik-Unternehmen Infineon. Sabine Herlitschka, seit 2011 im Infineon-Vorstand und zuvor auch Vizerektorin für Forschungsmanagement und Internationale Kooperationen der Meduni Graz, spricht von einem Heathcare-IT-Markt mit einem Volumen von 160 Milliarden US-Dollar (2015). Dazu kommen 156 Milliarden bei medizinischer Elektronik, immer noch vier Milliarden Dollar bei medizinischen Halbleitern und – noch – eine halbe Milliarde bei Mobile Health. Dieser Markt werde aber bis 2017/2018 auf 23 Milliarden wachsen. Das virtuelle Spital, immer mehr, immer intelligentere und vernetztere Sensorik seien ein unumkehrbarer Trend, sagte Herlitschka Anfang Oktober bei einem Vortrag auf Einladung der Vereinigung Forschungsförderung Med Uni Graz (MEFO Graz).
Der messende Patient
Wobei das große Volumen gar nicht so sehr in den professionellen Anwendungen liegt, sondern vor allem durch den Wunsch der Menschen entsteht, eigene Daten aufzuzeichnen, zu dokumentieren und zu sammeln. Teils so, dass die Interpretation Ärztinnen und Ärzten obliegt, teils aber auch in Eigenverantwortung der Nutzerinnen und Nutzer. Beispiele dafür sind etwa propellerhealth.com – die Plattform sammelt Daten von und für angemeldete Asthma-Patientinnen und -Patienten – oder mymee, eine App, die Daten sammelt, um Nutzerinnen und Nutzer zu einem gesünderen Lebensstil zu verhelfen – in dem Fall nicht nur mit Hilfe eines virtuellen Trainers, sondern eines „Data driven Coachs“ aus Fleisch und Blut. „Ich halte wenig davon, dass man diese Entwicklung aufhalten kann, die Frage ist, wie gehen wir damit um?“, sagt Herlitschka. Dass es keine hundertprozentige Sicherheit gibt, sagt sie auch: „Alles, was gehackt werden kann, wird gehackt.“ Aber, so die Infineon-Vorständin: „Wir vermessen uns gerne.“ Und das am besten mit M-Health-Applikationen, die jederzeit und überall per Smartphone zur Verfügung stehen.
Auch in der europäischen Ärzteschaft ist das Thema längst angekommen. Erst kürzlich beschloss das Comité Permanent des Médicins Européens (CPME), die Dachorganisation aller europäischen Ärztekammern und -organisationen ein Grundsatzpapier, in dem die geforderten Standards für medizinische Big-Data-Anwendungen festgelegt wurden. Stoßrichtung: Sicherheit für die Patientinnen und Patienten und die Gewähr, dass die ärztliche Expertise nicht auf der Strecke bleibt.
Mensch-Maschine
Während das „Quantified Self“ aber noch auf externe technische Hilfsmittel wie Smartphones oder Armbänder (Stichwort Wearables) angewiesen und daher einigermaßen sicht- und kontrollierbar ist, so wie die dahinter stehenden Unternehmen Apple, Nike und Co., hat sich daneben bereits eine Open- Source-Bewegung etabliert, die sich von Standards und rechtlichen Rahmenbedingungen kaum beeindrucken lassen wird.
Was der „Biohacker“ Tim Cannon 2013 realisierte, war noch ein spektakuläres Kunstprojekt: die Einpflanzung eines Chip-Implantats namens Circadia, das in seiner ersten Version nur die Körpertemperatur aufzeichnen und per Bluetooth an jeden Android-Computer in der Umgebung senden konnte. Dem Online-Magazin Motherboard erzählte Cannon seine Vision: „Ich finde unsere Umgebung sollte genauer und unmittelbarer darauf hören, was in unserem Körper vorgeht ... Wenn ich also zum Beispiel einen stressigen Tag habe, wird der Circadia mit meinem Haus kommunizieren und automatisch eine entspannende Atmosphäre vorbereiten und mir für den Feierabend vielleicht schon einmal die Badewanne einlassen.“ Den „Bio-Hackern“ gehe es nicht nur um die Entwicklung einzelner funktioneller Gadgets oder komfortabler Leistungsoptimierung im Alltag. Deren Ethos ziele darauf ab, „die Grenzen der Biologie zu überwinden und die Evolution zu hacken.“ Das klingt noch ein wenig pathetisch, vielleicht sogar verworren, aber die technischen Möglichkeiten gibt es – und daher auch keinen Grund anzunehmen, dass sie nicht ausgereizt werden.
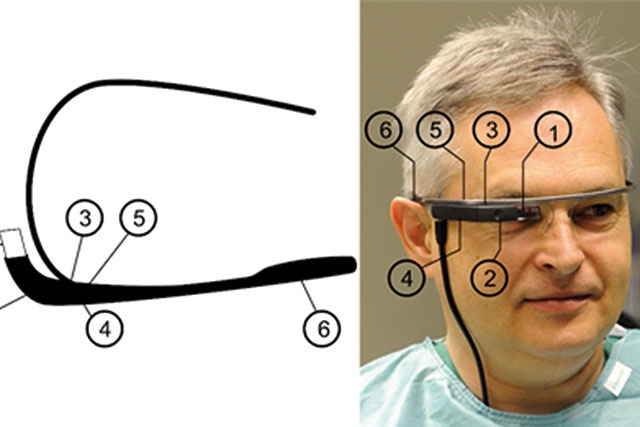
Aber kehren wir zurück zur professionellen Wirklichkeit: Ein Team mit Gerhard Stark (weitere Mitwirkende waren Wolfgang Vorraber und Siegfried Voessner, ebenfalls von den Elisabethinen sowie Steven Demello aus Berkeley und Aaron Bair von der University of California, Sacramento) experimentierte mit der Nutzung der Datenbrille Google Glass im Operationssaal. Was durchaus Charme hat: Statt die vitalen Patientendaten von einem starren, vielleicht auch schlecht platzierten Monitor ablesen zu müssen, sind diese von der Brille während der Behandlung direkt vor Augen, ähnlich wie bei manchen Autos die Fahrgeschwindigkeit direkt auf die Windschutzscheibe projiziert wird, die der Fahrer direkt vor sich sieht. Das in einer wissenschaftlichen Arbeit veröffentlichte Ergebnis war erfolgversprechend, auch wenn nur einige wenige Versuche gemacht und technische Verbesserungen als notwendig erachtet wurden.
Fazit: „We anticipate that a near-eye display device such as Glass can be an enabling technology for process improvements in various medical scenarios.”
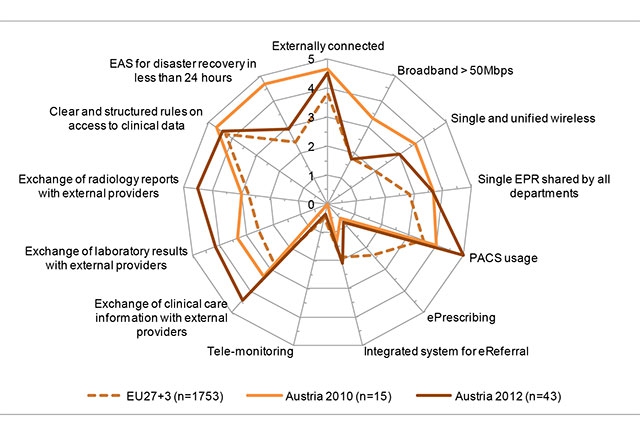
Dass Österreich in Sachen E-Health im Hintertreffen ist, wie die öffentlich geführte Debatte manchmal vermuten lässt, bestätigt die Datenlage nicht: Laut European Hospital Survey: Benchmarking Deployment of eHealth Services (2012-2013) ist das „E-Health-Profil österreichischer Akutkrankenhäuser in manchen Bereichen deutlicher ambitionierter als das des EU-Durchschnitts“, in anderen liegt es im Mittelfeld. Nur in der E-Medikation ist Österreich ein „Underperformer“. Und die Tendenz ist steigend …
Ob das gut oder schlecht ist, sei dahingestellt: „Mobile Health ist ein Vehikel, Patienten in präventive, diagnostische und therapeutische Prozesse enger einzubeziehen. Das Potential ist groß – aber der tatsächliche Nutzen ist weitgehend unerforscht“, sagt der IT-Experte der deutschen Bundesärztekammer, Franz-Josef Bartmann.
„Ich halte wenig davon, dass man diese Entwicklung aufhalten kann, die Frage ist, wie gehen wir damit um?“
Sabine Herlitschka, Infineon
Gerhard Stark mit Google Glass: Einsatz in verschiedenen medizinischen Szenarien (Abbildung aus der wissenschaftlichen Arbeit)
IT-Profil der österreichischen Akut-Spitäler (European Hospital Survey) 2012–2013
Neues OP-Zentrum der Elisabethinen: Durch die Integration der Simulation in das normale OP-Geschehen kann am Modell geübt werden, was dann am Menschen angewendet wird. Dabei geht es nicht nur um technische Fertigkeiten, sondern auch um Teambuilding.
Fotocredit: